سونوگرافی چشم چیست
سونوگرافی چشم چیست؟
چشم از لایه ها و اجزای مختلفی تشکیل یافته است. بیماری ها و مشکلات ایجاد شده در چشم می توانند هر یک از این لایه ها و اجزا را تحت تاثیر قرار دهند. از این رو لازم است پزشکان متخصص برای بررسی های دقیق انواع بیماری ها در لایه های چشمی از روش های آزمایشگاهی دقیق تری استفاده کنند. یکی از این روش های تشخیص و بررسی بیماری های چشمی، سونوگرافی چشم عنوان می شود. در این مقاله قصد داریم با معرفی سونوگرافی چشم، به کاربردها، نحوه انجام، مزایا و عوارض ناشی از این روش تشخیصی بپردازیم. برای آشنایی بیشتر با هزینه سونوگرافی چشم، تا پایان مطلب با ما همراه باشید.
سونوگرافی چشم چیست؟
در روش های قدیمی برای بررسی دقیق لایه ها و بافت های چشم از تصاویر رادیولوژی و عکس برداری به کمک اشعه ایکس استفاده می کردند. اما این روش ها، علاوه بر عوارضی که برای فرد یا بیماری با شرایط بارداری داشت، نمی توانست جزئیات کامل تری از مشکلات چشمی در اختیار تیم پزشکی قرار دهد. به روشی که با استفاده از ابزارهای مخصوص، محتویات مهمی از کره چشم و فضای پشت چشم ارائه می دهد، سونوگرافی چشم گفته می شود.
در حالت کلی، سونوگرافی چشم به دو حالت انجام می شود. در حالت اول سونوگرافی از روی پلک است و در حالت دوم سونوگرافی از روی سطح قرنیه و از داخل چشم است. از جمله مهم ترین اطلاعاتی که سونوگرافی چشم در اختیار تیم پزشکی قرار می دهد می توان به اندازه قطر چشم، تایید یا رد کردن وجود تومورهای داخل و پشت چشمی و همچنین وضعیت عروق چشم اشاره داشت.
سونوگرافی چشم چیست
کاربردهای سونوگرافی چشم
با مشاهده اولین علائم غیر طبیعی در چشم باید بیمار به متخصص بیماری های چشمی مراجعه داشته باشد. پزشک پس از معاینات چشم با استفاده از دستگاه های مخصوص، نوع اختلال و مشکل ایجاد شده در چشم را شناسایی می کند. در برخی موارد این دستگاه ها اطلاعات کافی برای تشخیص دقیق تر مشکلات بینایی ارائه نمی دهند. به همین دلیل، پزشک دستور انجام سونوگرافی چشم می دهد. از جمله کاربردهایی که سونوگرافی چشم در شناسایی بیماری های چشمی دارد؛ عبارتند از:
• بیماری پیشرفته و خطرناک آب سیاه یا گلوکوم
• بیماری آب مروارید
• بررسی لنزهای پلاستیکی کاشتی در چشم، بعد از، از بین رفتن لنز طبیعی چشم
• وجود تومور در داخل یا پشت چشم، نئوپلاسم
• بررسی وجود جسم خارجی در داخل چشم
• بررسی عارضه جدا شدگی شبکیه
• خونریزی شبکیه
آمادگی های قبل از انجام سونوگرافی چشم
چنانچه چشم پزشک دستور انجام سونوگرافی چشم می دهد، لازم است بیمار اقداماتی را قبل از انجام این روش، رعایت کند. این اقدامات با اهداف رعایت بهداشت، افزایش دقت آزمایش و احساس آرامش در بیمار انجام می شوند. در ادامه به آمادگی های قبل از انجام سونوگرافی چشم اشاره خواهیم داشت.
خارج کردن هر نوع لنز تماسی از چشم ها
مشورت و اطلاع دادن به پزشک مربوطه پیرامون مصرف هر نوع دارویی
خودداری از استفاده هر نوع مواد آرایشی در چشم ها و پلک ها
خودداری از پلک زدن های مکرر در هنگام انجام سونوگرافی چشم تا حد ممکن
سونوگرافی چشم چگونه انجام می شود؟
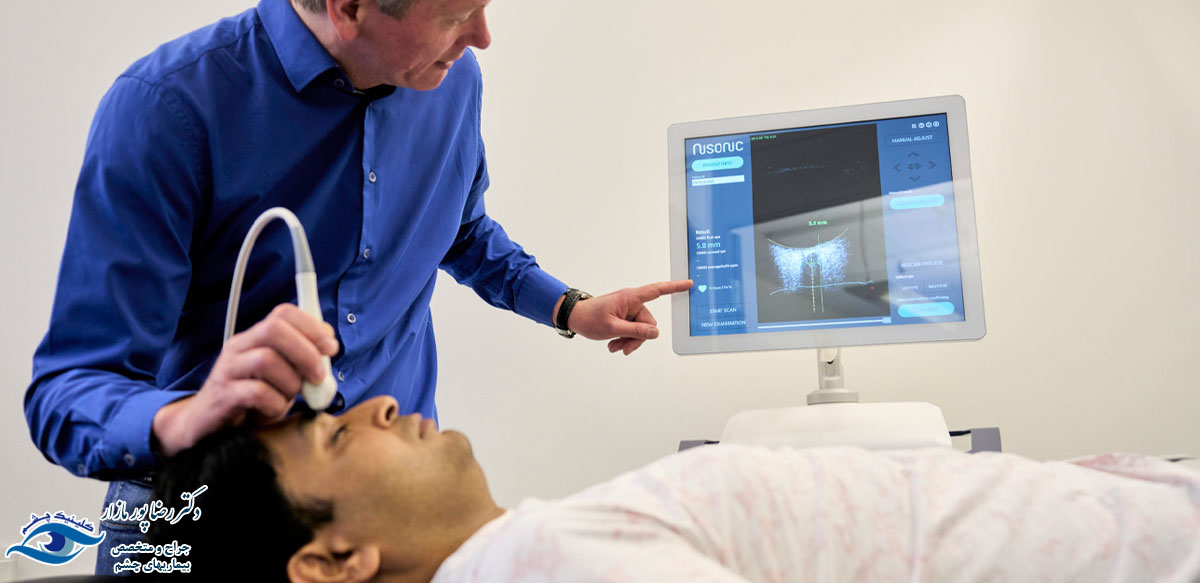
آزمایش سونوگرافی چشم در کلینیک های معتبر چشم پزشکی یا مراکز آزمایشگاهی انجام می شود. در طی فرآیند سونوگرافی چشم، از قطره های بیهوشی با هدف بی حس کردن چشم ها استفاده می کنند. به همین دلیل بیمار هیچ نوع دردی حین انجام این آزمایش احساس نخواهد کرد. سونوگرافی چشم شامل دو بخش است که هر کدام وظیفه خاصی بر عهده دارند. بخش اول با نام اسکن A، اندازه گیری چشم را بر عهده دارد و بخش دوم به نام اسکن B، وجود تومور در پشت و داخل چشم، جداشدگی شبکیه و پشت چشم را به دقت بررسی می کند. چنانچه هر دو اسکن باهم انجام شوند، به آن اسکن ترکیبی سونوگرافی چشم می گویند. این آزمایش حدوداً در طول 30 دقیقه و به صورت سرپایی انجام می شود.
مزایای سونوگرافی چشم
سونوگرافی چشم از جمله تست های تشخیصی است که مزایای قابل توجهی به همراه دارد. این تست علاوه بر دقت بالا در بررسی چشم و وجود برخی مشکلات بینایی، از فواید مهمی نیز برخوردار است. در این بخش از مطلب به مهم ترین مزایای سونوگرافی چشم می پردازیم.
• روشی غیر تهاجمی بدون نیاز به تزریق و سوزن و…
• بدون احساس درد یا خونریزی
• روشی سرپایی بدون نیاز به بستری شدن
• بدون وجود هیچ نوع پرتو یا اشعه خطرناکی برای سلامتی عمومی بیمار
• دارای هزینه به صرفه و معقول
• قابل انجام برای افراد باردار بدون ایجاد خطر برای مادر و جنین
• قابل انجام برای تمام گروه های سنی
عوارض ناشی از سونوگرافی چشم
بنا به نظریه پزشکان، سونوگرافی چشم هیچ نوع خطر و عوارضی برای بیمار نخواهد داشت. با وجود اینکه این روش آزمایش با وصل کردن پالس های التراسونیک به دستگاه و ارسال امواج به داخل چشم انجام می شود؛ ولی این امواج هیچ خطری برای چشم، جمجمه و عصب بینایی به دنبال ندارند. از روش تست سونوگرافی چشم به عنوان یک روش ایمن نام می برند. بیمار در صورت داشتن هر نوع نگرانی پیرامون وجود خطر سونوگرافی چشم، می تواند پاسخ سوالات خود را از چشم پزشک مربوطه دریافت کند.

سونوگرافی چشم چیست
هزینه سونوگرافی چشم
همان طور که پیش تر گفته شد، سونوگرافی چشم از هزینه های بالا و گزافی برخوردار نیست. باید گفت این هزینه در مراکز، مطب ها و آزمایشگاه های مختلفی می تواند متفاوت باشد. در حالت کلی، هزینه سونوگرافی چشم به فاکتورهای متعددی بستگی دارد؛ از جمله این فاکتورها عبارتند از:
انجام اسکن A یا B یا انجام هر دو اسکن به طور ترکیبی
خصوصی یا دولتی بودن نوع مرکز آزمایشگاهی
نوع تعرفه بیمه
مراجعه به پزشک
در مطالب فوق به بررسی سونوگرافی چشم و همچنین کاربردها، مزایا و عوارض ناشی از آن پرداخته شد. اندازه قطر چشم، وجود تومور در داخل و پشت چشم، شرایط عروق چشم و… از با ازرش ترین اطلاعاتی هستند که از روش سونوگرافی چشم به دست می آیند. دکتر رضا پورمازار جراح و متخصص بیماری های چشم، تجربه و مهارت لازم در زمینه درمان شایع ترین بیماری های چشمی مانند آب مروارید، آب سیاه، جراحی لیزیک و لازک، لیزر شبکیه و همچنین جراحی زیبایی چشم مانند بلفاروپلاستی دارد. شما می توانید برای گرفتن دستور تجویز سونوگرافی چشم و دریافت نوبت ویزیت با شماره های درج شده در سایت تماس حاصل فرمایید.