در صورت برق زدگی چشم به هنگام جوشکاری چه باید بکنیم؟
نور حاصل از دستگاه جوش از جنس اشعه فرابنفش است. به همین دلیل جوشکاران در زمان استفاده ملزم به استفاده از عینکهای محافظ و استاندارد هستند. بی توجهی به این موضوع موجب آسیب دیدن قرنیه چشم میشود. عارضه حاصل از این فرایند، برق زدگی چشم نام دارد. درد، سوزش، خارش، تاری دید و نابینایی موقت از شایعترین علائم این عارضه هستند. این مقاله به معرفی این عارضه و نحوه مواجهه با آن اختصاص داده شده است. برای کسب اطلاعات بیشتر در این زمینه ما را تا پایان همراهی کنید.
برق زدگی چشم چیست؟
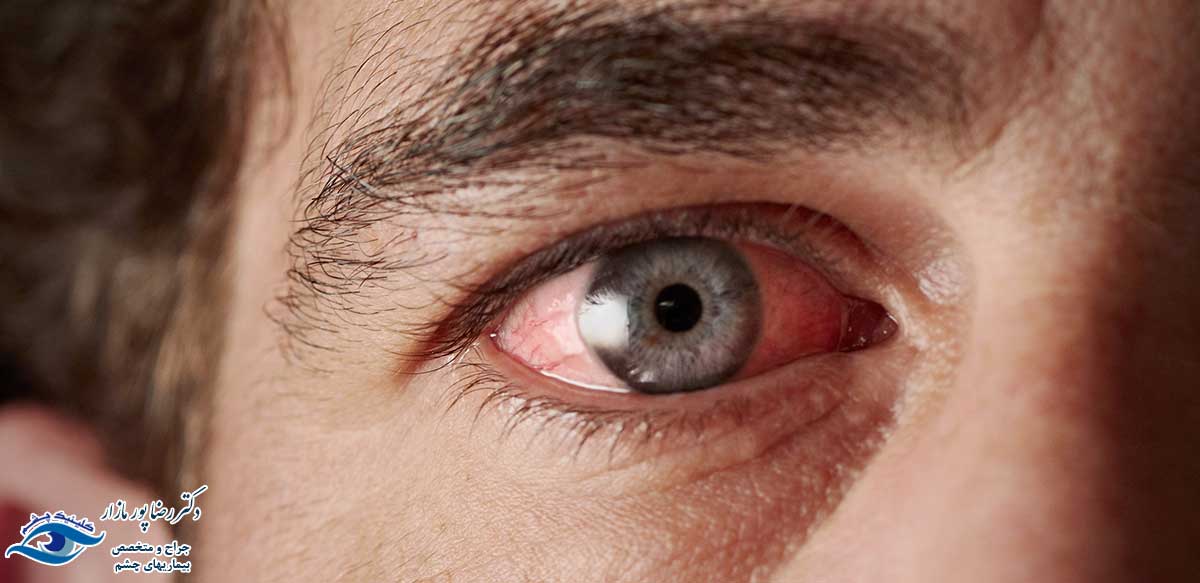
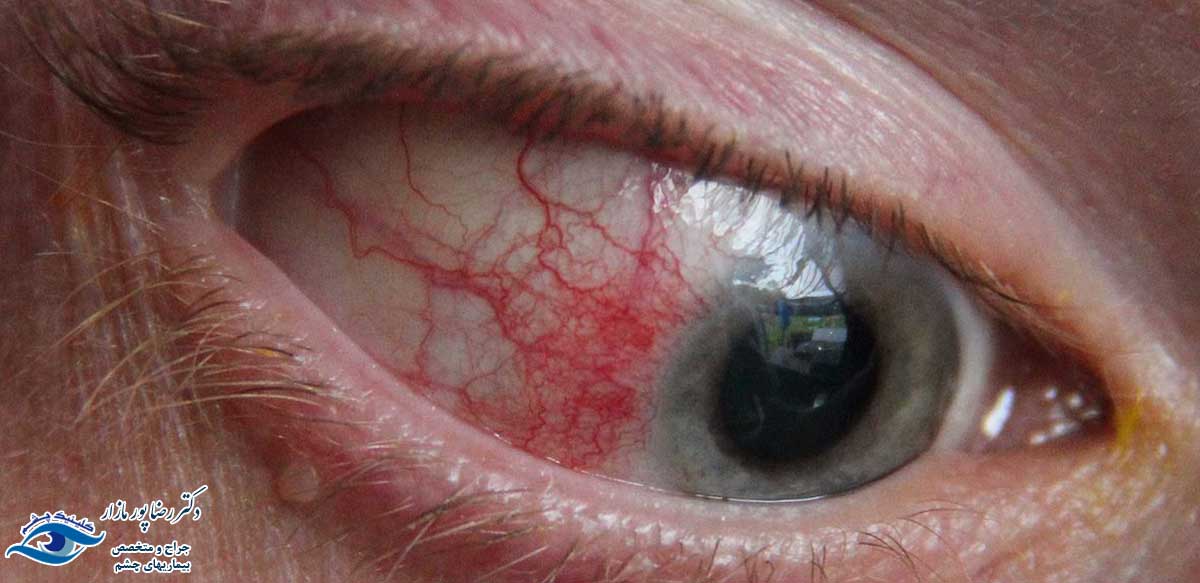
چشم یکی از بخشهای حساس بدن است که در معرض آسیبهای ناشی از کار قرار دارد. در یکی از این آسیبها چشم دچار برق زدگی میشود. این عارضه دردناک به دلیل قرار گرفتن چشم در معرض نور ماوراء بنفش جوشکاری رخ میدهد. درنتیجه قرنیه آسیب دیده و دچار سوزش، التهاب، درد و حساسیت میشود. خطر برق زدگی تنها مختص جوشکاران نیست. بلکه اطرافیان نیز که به صورت مستقیم به نور شدید حاصل از جوش نگاه میکنند را تهدید میکند. البته نور جوشکاری تنها عامل بروز این عارضه شناخته نمیشود.
بلکه همه نوع نور شدید از قبیل نور خورشید یا نور لامپهای قوی هالوژن نیز میتوانند سرمنشأ برق زدگی باشند. این آسیب برحسب شرایط یک یا دو چشم را درگیر میکند. برق زدگی چشم در اکثر موارد قابل درمان است و وضعیت بینایی بهمرورزمان بهبود پیدا میکند. بسیاری از افراد گمان میکنند که برق زدگی مشکلی خاصی برای چشم ایجاد نکرده و علائم آن موقت هستند. اما در هر بار بروز این عارضه، لایهای از قرنیه چشم تخریب شده و از بین میرود. به همین دلیل افرادی که چندین بار برق زدگی را تجربه میکنند بیش از سایرین در معرض ابتلا به مشکلات چشمی از قبیل آب مروارید قرار دارند.

در صورت برق زدگی چشم به هنگام جوشکاری چه باید بکنیم؟
علائم برق زدگی چشم
افراد دچار برق زدگی برحسب شدت عارضه علائم مختلفی را تجربه میکنند. البته علائم بلافاصله قابل مشاهده نیست. بلکه چند ساعت بعد از قرار گرفتن در معرض اشعه ماوراء بنفش یا سایر نورهای شدید نمایان میشود. متداولترین علائم برق زدگی چشم عبارتند از:
- دردهای چشمی خفیف تا شدید
- قرمز و پرخون شدن چشم
- تار شدن بینایی
- حساسیت به نور
- نابینایی موقتی
- خارش چشم
- سوزش چشم
- آبریزش چشمی
- احساس فشار به چشم
- حس قرار گرفتن شیء خارجی در چشم
در صورت برق زدگی چشم به هنگام جوشکاری چه باید بکنیم؟
افراد مواجه با برق زدگی باید در گام اول به شستشو و خشککردن چشمهای خود اقدام کنند. سپس چشمها بسته شده تا مانعی در برابر تابش نور به قرنیه حساس و ملتهب باشد. بستن چشمها باید تا چندین ساعت مداومت داشته باشد. در اکثر موارد برق زدگی با شستشو، خشک کردن، بستن و مصرف داروهای مسکن بهبود پیدا میکند. البته رعایت برخی نکات برای بهبود هرچه سریعتر قرینه آسیب دیده مؤثر است. عدم رعایت این نکات امکان آسیبدیدگی قرنیه را افزایش میدهد. مهمترین نکات در این زمینه عبارتند از:
- قرار دادن کیسههای کوچک یخ روی چشم
- قرار دادن چای کیسهای سرد شده روی چشم برای کاهش درد
- خودداری از تماشای تلویزیون یا صفحه گوشی به مدت ۱ الی ۲ روز
- استفاده از عینک آفتابی استاندارد در زمان قرار گرفتن در معرض نور خورشید (با برچسب پلاریزه)
- قرار دادن ماسکهای خانگی روی چشم برای کاهش خارش، سوزش و تورم ناشی از برق زدگی از قبیل خیار، گلاب و سیب زمینی

در صورت برق زدگی چشم به هنگام جوشکاری چه باید بکنیم؟
درمان پزشکی برق زدگی
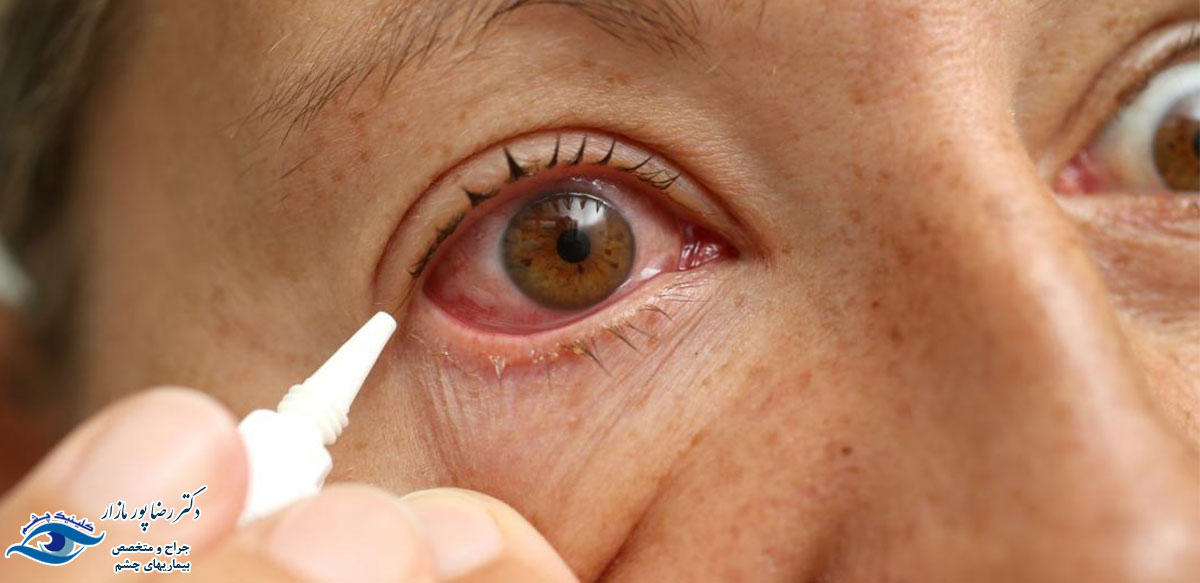
در صورت شدت یافتن علائم برق زدگی چشم مراجعه به چشم پزشک ضرورت دارد. زیرا در شرایطی قرنیه چشم دچار التهاب، عفونت و زخم میشود. پزشک در این شرایط برای کاهش درد چشم از قطرهها و داروهای مسکن خوراکی بهره میگیرد. بسیاری از افراد در این شرایط برای تسکین درد به صورت خودسرانه از قطرههای بی حسی چشمی نظیر تتراکائین استفاده میکنند. اینگونه اقدامات برای سلامت چشم بسیار خطرناک است و اکیداً توصیه نمیشود. سایر روشهای درمانی عبارتند از:
- قطرهها یا پماد آنتیبیوتیک
- پد چشم برای جلوگیری از تابش نور خورشید به چشم
- قطرههای گشاد کننده مردمک برای شل کردن ماهیچهها و کاهش درد
- قطرههای چشمی استروئیدی برای کاهش التهاب و پیشگیری از زخم قرنیه

در صورت برق زدگی چشم به هنگام جوشکاری چه باید بکنیم؟
پیشگیری
برق زدگی چشم به صورت صددرصد قابل پیشگیری است. خوشبختانه بسیاری از جوشکاران در حین انجام کار از عینک مخصوص استفاده کرده و چشم خود را از هرگونه آسیب محافظت میکنند. اما گاهی اوقات به دلیل حجم بالای کار یا بیاحتیاطی، استفاده از پوششهای مورد غفلت قرار میگیرد. نتیجه این کار جزء بروز عوارض جدی برای چشم از قبیل برق زدگی نخواهد بود. بسیاری از تجهیزات مورد استفاده توسط جوشکاران به ظاهر بخش محافظت کننده دارند. اما به دلیل عدم استفاده از مواد اولیه باکیفیت و استاندارد نقش مؤثری در محافظت از قرنیه چشم ایفا نمیکنند؛ بنابراین در زمان خرید تجهیزات محافظ باید به کیفیت و استاندارد بودن آن توجه جدی شود.
سخن پایانی
ما در این مقاله به بررسی یکی از عوارض دردناک چشمی تحت عنوان برق زدگی پرداختیم. افرادی که به صورت مستقیم و محافظت نشده در معرض اشعه فرابنفش قرار میگیرند بیشتر به برق زدگی چشم مبتلا میشوند؛ بهعنوانمثال میتوان به نور جوشکاری، نور شدید خورشید و لامپهای هالوژن قوی اشاره کرد. در اغلب موارد برق زدگی با استراحت چند روزه، بستن چشم و مصرف داروهای مسکن بهبود پیدا میکند. اما در صورت شدت یافتن علائم باید در اسرع وقت به صورت حضوری به مطب دکتر رضا پورمازار جراح و متخصص چشم جهت درمان مراجعه کنید زیرا امکان عفونت و زخم قرنیه وجود دارد.